Unsere Kompetenzen
Bewegungslabor
Unser Labor für Bewegungs- und Funktionsdiagnostik bietet ein breites Spektrum von biomechanischen und leistungsphysiologischen Untersuchungen an. Wir können dynamische Bewegungsabläufe des Körpers in unterschiedlichen Positionen und unter sportartspezifischen Belastungen analysieren. Muskeln und Faszien sind bei der Bewegung die wesentlichen Elemente, die die Schwerkraft bedingten Drehmomente ausgleichen müssen. Diese Leistungsanforderungen führen zu schmerzhaften Fehlfunktionen, die durch radiologische Verfahren (Kernspintomographie, Röntgenuntersuchung) oftmals nicht nachweisbar sind.
Gezielte Analysen der Muskelketten und Faszien in der Bewegung können diese Dysfunktionen sehr frühzeitig darstellen. Dies ermöglicht spezifische Therapie- und Verhaltensempfehlungen bevor strukturelle Schädigungen auftreten.
Im Hochleistungssport bestimmen die Bewegungslabor-Analysen zunehmend den „return to play“, also den idealen Moment für Belastungssteigerungen, und den „return to competition“, also den optimalen Zeitpunkt für den Wiedereinstieg in den Wettkampf. In der Rehabilitation, beispielsweise nach künstlichem Gelenkersatz, sind das Abstellen falscher Bewegungsabläufe und das Erlernen spannungsarmer Bewegungsmuster entscheidende Therapieelemente. Diese werden am wirkungsvollsten erreicht, wenn die Muskelaktivität während der Trainingsprogramme gesteuert wird.
Unser Ziel ist es, die Ursachen Ihrer Beschwerden bestens zu verstehen und Ihnen eine optimale Therapiestrategie zu präsentieren. Die Auswertung der Vorbefunde ermöglicht eine präzise Auswahl notwendiger diagnostischer Verfahren. Wie in der Kardiologie auch, wird das Vorgehen auf Ihre persönliche Fragestellung abgestimmt.
Unsere Bewegungslabor-Diagnostik:
- Videounterstützte Ganganalyse auf Druckmessplatten
- dynamische Elektromyographie – EMG während Bewegung
- Leistungsdiagnostik ‑Stoffwechseldiagnostik (Spiroergometrie)
- Isokinetik — computergestützte Muskel- und Gelenkfunktionsdiagnostik
- Biofeedback-Methodik (BFB)
- 3‑dimensionale lichtoptische Wirbelsäulenvermessung-Optrimetrie
- Motion Capture Verfahren
- hochauflösende Ultraschall-Elastographie
- Einlagenberatung
- Bewegungs‑, Lauf- und Leistungsdiagnostik bei Freizeit- und Leistungssportlern
- sportartspezifische Analysen zur Trainingssteuerung beim Golfsport
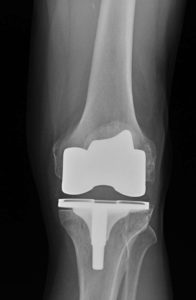
OP-Vermeidung — OP-Veredelung
OP-Vermeidung – heute und morgen
Wesentliche Studienergebnisse der letzten Jahre belegen, dass nicht Menschen mit den vermeintlich „günstigsten“ MRT- oder Röntgen-Befunden die geringsten muskuloskelettalen Beschwerden haben. Die größte Bewegungsverbesserung, die umfassendste Schmerzlinderung und die bestmögliche OP-Vermeidung werden dann erzielt, wenn im Rahmen orthopädischer Behandlungen das „Motor Controll-System“ optimal rehabilitiert wird. Das MCS beinhaltet das Zusammenspiel der tiefen, unbewusst agierenden Muskulatur (posturales System), der oberflächigen, überwiegend bewusst agierenden Muskulatur (globales System) und die Steuerung der Muskelketten und der Gelenke durch das Nervensystem. Diese drei Komponenten müssen in ihrer Intensität und in der zeitlichen Abstimmung ihrer Aktivität präzise zusammenarbeiten.
Diese Zusammenarbeit dient der Aufgabe, Haltung und Bewegung im Schwerkraftfeld der Erde zu garantieren. Denn die Schwerkraft verursacht je nach Körperposition und Gangphase sehr unterschiedliche Drehmomente. Das MCS muss die Drehmomentwirkungen an den Gelenken wirkungsvoll ausgleichen können.
Durch die Anwendung dieser Konzepte können wir einen hohen Anteil auch universitär empfohlener Operationen systematisch und seriös abwenden.
OP-Vermeidung – das vergessene Fachgebiet der Schulmedizin
„OP-Vermeider“ müssen daher neben orthopädischem Fachwissen über eine profunde Expertise in Biomechanik und in bewegungswissenschaftlichen Modulen verfügen.
Die konsequente Bündelung und Umsetzung dieser Konzepte machen uns bundesweit zu einer der führenden Institutionen auf diesem Gebiet.
Operative Empfehlungen haben wir aufgrund unseres spezialisierten Vorgehens nur bei sehr fortgeschrittenen Arthrosen aussprechen müssen. Insbesondere bei Bandscheibenerkrankungen und myofaszial dominierten Beeinträchtigungen der Schulter‑, Ellenbogen‑, Hüft- u. Kniegelenke erzielen wir sehr wirkungsvolle nichtoperative Behandlungsergebnisse. Wir gehören bundesweit zu den führenden Institutionen der “OP-Vermeidung“.
Nutzen Sie auch unser Angebot zur Zweitmeinung. Liegt Ihnen eine OP-Empfehlung eines exponierten Klinikums oder einer renommierten Praxis vor, sichern wir Ihnen unsere unabhängige und faire Bewertung zu.


„Die Zahl der Knieoperationen steigt in Deutschland drastisch: 200.000 künstliche Kniegelenke pro Jahr ….“
Schulter, Rücken, Knie – irgendwann verschleißen die Gelenke, am Ende steht oft eine Operation. Doch ausgerechnet die häufigsten Eingriffe in der Orthopädie (Schulter, Rücken, Knie) helfen vielen Menschen nicht. Jetzt zeigen Ärzte, dass es auch anders geht: indem sie mehr mit den Patienten sprechen.
Anstieg der Operationen in den letzten Jahren um +30 Prozent
Operationen an der Lendenwirbelsäule:
- 2007: 45.2000 Operationen in deutschen Krankenhäusern
- 2015: 772.000 Operationen
Operationen an den Schultergelenken wegen Engpasssyndrom:
- 2007: 71.000 Operationen
- 2015: 92.000 Operationen
Quelle Bertelsmann-Stiftung
Gründe für Rückenschmerzen meist simpler als gedacht
https://www1.wdr.de/wissen/mensch/studie-rueckenschmerzen-100.html
Beard, D. J., J. L. Rees, J. A. Cook, I. Rombach, C. Cooper, N. Merritt, B. A. Shirkey, J. L. Donovan, S. Gwilym, J. Savulescu, J. Moser, A. Gray, M. Jepson, I. Tracey, A. Judge, K. Wartolowska, and A. J. Carr. 2018. ‚Arthroscopic subacromial decompression for subacromial shoulder pain (CSAW): a multicentre, pragmatic, parallel group, placebo-controlled, three-group, randomised surgical trial’, Lancet, 391: 329–38.
Østerås, N., T. Moseng, L. van Bodegom-Vos, K. Dziedzic, I. Mdala, B. Natvig, J. H. Røtterud, U. B. Schjervheim, T. V. Vlieland, Ø Andreassen, J. N. Hansen, and K. B. Hagen. 2019. ‚Correction: Implementing a structured model for osteoarthritis care in primary healthcare: A stepped-wedge cluster-randomised trial’, PLoS Med, 16: e1002993.
Smith, B. E., P. Hendrick, M. Bateman, F. Moffatt, M. S. Rathleff, J. Selfe, T. O. Smith, and P. Logan. 2019. ‚A loaded self-managed exercise programme for patellofemoral pain: a mixed methods feasibility study’, BMC Musculoskelet Disord, 20: 129.
Moseley, J. B., K. O’Malley, N. J. Petersen, T. J. Menke, B. A. Brody, D. H. Kuykendall, J. C. Hollingsworth, C. M. Ashton, and N. P. Wray. 2002. ‚A controlled trial of arthroscopic surgery for osteoarthritis of the knee’, N Engl J Med, 347: 81–8
Hedtmann A., Kircher J.: Rotatorenmanschettenrekonstruktion. Ob, wann und wie zu operieren?, OUP 2016; 1:004–014 DOI 10.3238/oup.2015.0004–0014)
OP-Veredlung: Rehabilitation und Prähabilitation
Immer wieder erzielen Patienten nach künstlichem Gelenkersatz, nach Wirbelsäulenoperationen und nach komplexen Schulter- und Knieverletzungen trotz tadellosem technischen OP-Verlauf und trotz klassischer Rehabilitation nicht die gewünschte Schmerzreduzierung und nicht die erwartete Funktionsverbesserung. In solchen Fällen decken unsere Analysen fast immer gravierende Defizite der Bewegungskontrolle auf. Um diese Defizite auszugleichen sind spezialisierte lernmotorische Programme (Neuroorthopädie, Neuroathletik) in den Rehabilitationsprozess zu integrieren. Wenn sich Behandlungsfortschritte verzögern, ist es sinnvoll, uns frühzeitig zu konsultieren.

Das Bewegungssystem des Menschen kann man sehr gut mit Marionetten vergleichen. Die Figuren werden von den Puppenschnitzern, vergleichbar den Operateuren, geschaffen. Der Erfolg des Marionettenspiels wird entscheidend vom Einsatz der Puppen-Zügel erzielt. Diese Zügel entsprechen dem Muskel-System.
..wohl dem, der einen virtuosen Marionettenspieler zu Rate zieht.
Am effektivsten beginnt „OP-Veredlung” mehrere Wochen vor einem geplanten Eingriff als Prähabilitation. Denn neben der Qualität der Operation wird das funktionelle OP-Ergebnis, also die Schmerzfreiheit und die wiedergewonnene Bewegungsfreiheit, sehr wesentlich von der postoperativen muskulären Leistungsfähigkeit bestimmt.
Je mehr Qualität in die Prähabilitation investiert wird, desto kürzer und wirkungsvoller gestaltet sich die Rehabilitation nach der Operation. Aus diesem Grund haben wir für jedes OP-Verfahren und für jede Körperregion spezialisierte „Vor-OP-Programme — Prähabilitationen“ entwickelt. Klinikchefs ambitionierter Kliniken stehen wir als Dienstleister zur Verfügung, ihr medizinisches Leistungsangebot nachhaltig zu ergänzen.

- Beck, H., F. Beyer, F. Gering, K. P. Günther, C. Lützner, A. Walther, and M. Stiehler. 2019. ‚Sports Therapy Interventions Following Total Hip Replacement’, Dtsch Arztebl Int, 116: 1–8.
Horgan, Diarmuid, Helen Purtill, Eva Ryan, and Kieran O’Sullivan. 2020. ‚The impact of manual handling training on beliefs regarding low back pain’, European Journal of Physiotherapy: 1–7.
Nacken- und Schulterzentrum
Für Nacken- und Schulterschmerzen gibt es in der konventionellen Orthopädie oftmals keine ausreichende Lösung. Die klassische Abklärung erfolgt über radiologische Verfahren (Röntgenuntersuchungen, Kernspintomographie) und bewertet vorwiegend Verschleißerscheinungen, Bandscheibenveränderungen oder Gelenkblockaden. Bewegung und Orientierung im Raum verlangen aber eine äußerst eng abgestimmte Funktion mit dem Gleichgewichtssinn und dem Hör- und Sehvermögen. Zusätzlich besteht eine sehr enge Beziehung zu der Position der Kiefer bzw. Zähne und zu Fehlfunktionen der Kaumuskulatur und der Kiefergelenke (sog. craniomandibuläre Dysfunktion, CMD). Daher übertragen sich Störungen dieser Organe gravierend auf den Nacken. Dass Emotionen sich auf die Nackenmuskulatur projizieren, ist ein tief verwurzeltes Verhaltensmuster. Sitzende berufliche Tätigkeit (Bildschirmarbeitsplatz), Bewegungsmangel, intensive Smartphone-Nutzung, ineffizientes Gerätetraining und zu passive Physiotherapie betonen diese Problematik oft zusätzlich.
Nachhaltige Erfolge verlangen von Ärzten besonders hohe medizinische Kompetenz und von Patienten Bereitschaft zu konstanten Veränderungen.
Von allen Gelenken verlangt die erfolgreiche Behandlung von Schultergelenken die weitreichendsten Zusatzqualifikationen neben der klassischen orthopädisch-unfallchirurgischen Ausbildung.
Die Analyse der motorischen Entwicklung von Säuglingen in den ersten Lebensmonaten verdeutlicht, wie unverzichtbar eine exponierte „Muskelexpertise“ ist, um überregional führendes Schulterzentrum zu sein. Wir haben im Ortho-Medikum eine Kombinationsbehandlung aus Neuraltherapie, aus Osteopathie, aus Shiatsu und aus Applied Kinesiology entwickelt (free shoulder –Orthomedikum), die die sogenannte Schultersteife (frozen shoulder) zu einem Relikt werden lässt.
Zur optimalen Therapieempfehlung analysieren wir in unserem Bewegungslabor die Körperhaltung, die Bewegungsgrade der Gelenke, die Koordination und die Kraftentfaltung der Muskulatur und den Einfluss von Atmung und Stress auf den Muskeltonus.


- Beard, D. J., J. L. Rees, J. A. Cook, I. Rombach, C. Cooper, N. Merritt, B. A. Shirkey, J. L. Donovan, S. Gwilym, J. Savulescu, J. Moser, A. Gray, M. Jepson, I. Tracey, A. Judge, K. Wartolowska, and A. J. Carr. 2018. ‚Arthroscopic subacromial decompression for subacromial shoulder pain (CSAW): a multicentre, pragmatic, parallel group, placebo-controlled, three-group, randomised surgical trial’, Lancet, 391: 329–38.
- Hedtmann A, Kircher J, Rotatorenmanschettenrekonstruktion: Ob, wann und wie zu operieren?, OUP 2016; 1:004–014 DOI 10.3238/oup.2015.0004–0014
- Bailey, L. B., P. F. Beattie, E. Shanley, A. L. Seitz, and C. A. Thigpen. 2015. ‚Current rehabilitation applications for shoulder ultrasound imaging’, J Orthop Sports Phys Ther, 45: 394–405.
- Pieters, L., J. Lewis, K. Kuppens, J. Jochems, T. Bruijstens, L. Joossens, and F. Struyf. 2020. ‚An Update of Systematic Reviews Examining the Effectiveness of Conservative Physical Therapy Interventions for Subacromial Shoulder Pain’, J Orthop Sports Phys Ther, 50: 131–41.
- Yarznbowicz, R. 2020. ‚A prospective study of patients with shoulder pain and Mechanical Diagnosis and Therapy (MDT)’, J Man Manip Ther, 28: 41–48.
- Walker, T., E. Salt, G. Lynch, and C. Littlewood. 2019. ‚Screening of the cervical spine in subacromial shoulder pain: A systematic review’, Shoulder Elbow, 11: 305–15.Littlewood, C., M. Bateman, K. Brown, J. Bury, S. Mawson, S. May, and S. J. Walters. 2016. ‚A self-managed single exercise programme versus usual physiotherapy treatment for rotator cuff tendinopathy: a randomised controlled trial (the SELF study)’, Clin Rehabil, 30: 686–96.
- Littlewood, C., M. Bateman, K. Brown, J. Bury, S. Mawson, S. May, and S. J. Walters. 2016. ‚A self-managed single exercise programme versus usual physiotherapy treatment for rotator cuff tendinopathy: a randomised controlled trial (the SELF study)’, Clin Rehabil, 30: 686–96.
Huang, T. S., J. J. Lin, H. L. Ou, and Y. T. Chen. 2017. ‚Movement Pattern of Scapular Dyskinesis in Symptomatic Overhead Athletes’, Sci Rep, 7: 6621.
Tooth, C., C. Schwartz, J. L. Croisier, S. Bornheim, O. Brüls, V. Denoël, and B. Forthomme. 2020. ‚Activation Profile of Scapular Stabilizing Muscles in Asymptomatic People: Does Scapular Dyskinesis Have an Impact on It?’, Am J Phys Med Rehabil, 99: 925–31.
Harvie, D. S., M. Broecker, R. T. Smith, A. Meulders, V. J. Madden, and G. L. Moseley. 2015. ‚Bogus visual feedback alters onset of movement-evoked pain in people with neck pain’, Psychol Sci, 26: 385–92.
Lemmens, J., J. De Pauw, T. Van Soom, S. Michiels, J. Versijpt, E. van Breda, R. Castien, and W. De Hertogh. 2019. ‚The effect of aerobic exercise on the number of migraine days, duration and pain intensity in migraine: a systematic literature review and meta-analysis’, J Headache Pain, 20: 16.
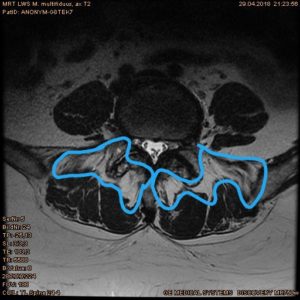
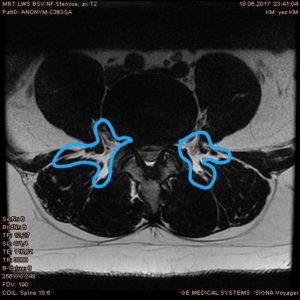
Rückenzentrum — Bandscheibenzentrum
Wesentliche Studienergebnisse der letzten Jahre verdeutlichen, dass die größte Bewegungsverbesserung und die umfassendste Schmerzlinderung dann erzielt werden, wenn die „Bewegungskontrolle“ optimal rehabilitiert wird. An dieser Bewegungskontrolle sind die tiefe, unbewusst agierende Muskulatur, die oberflächige, überwiegend bewusst agierende Muskulatur und die Steuerung des Muskelsystems und der Gelenke durch das Nervensystem beteiligt. Diese drei Komponenten müssen in ihrer Intensität und in der zeitlichen Abstimmung ihrer Aktivität präzise zusammenarbeiten.
Dabei sind das Abstellen falscher Bewegungsabläufe und das Erlernen spannungsarmer Bewegungsmuster die entscheidenden Therapieelemente. Diese werden am wirkungsvollsten erreicht, wenn die Muskelaktivität während der Trainingsprogramme durch Biofeedback (BFB) gemessen und gesteuert werden kann. Beim BFB werden die Leistungsdaten der Muskeln über Hautklebeelektroden erfasst und über ein Softwareprogramm sichtbar gemacht. So erhält man direkt Rückmeldung über die Aktivität der getesteten Muskulatur und lernt diese Muskeln gezielt anzusteuern.

- Jiménez-Del-Barrio, S., M. T. Mingo-Gómez, E. Estébanez-de-Miguel, E. Saiz-Cantero, A. I. Del-Salvador-Miguélez, and L. Ceballos-Laita. 2020. ‚Adaptations in pelvis, hip and knee kinematics during gait and muscle extensibility in low back pain patients: A cross-sectional study’, J Back Musculoskelet Rehabil, 33: 49–56.
- Østerås, N., T. Moseng, L. van Bodegom-Vos, K. Dziedzic, I. Mdala, B. Natvig, J. H. Røtterud, U. B. Schjervheim, T. V. Vlieland, Ø Andreassen, J. N. Hansen, and K. B. Hagen. 2019. ‚Correction: Implementing a structured model for osteoarthritis care in primary healthcare: A stepped-wedge cluster-randomised trial’, PLoS Med, 16: e1002993.
- Tooth, C., C. Schwartz, J. L. Croisier, S. Bornheim, O. Brüls, V. Denoël, and B. Forthomme. 2020. ‚Activation Profile of Scapular Stabilizing Muscles in Asymptomatic People: Does Scapular Dyskinesis Have an Impact on It?’, Am J Phys Med Rehabil, 99: 925–31.
- Meeus, Mira, Jo Nijs, Paul Van Wilgen, Suzie Noten, Dorien Goubert, and Ivan Huijnen. 2016. “Moving on to Movement in Patients with Chronic Joint Pain.” PAIN: CLINICAL UPDATES 24 (1): 1–8.
- Nijs, J., E. Lluch Girbés, M. Lundberg, A. Malfliet, and M. Sterling. 2015. ‚Exercise therapy for chronic musculoskeletal pain: Innovation by altering pain memories’, Man Ther, 20: 216–20.
Ortho-Medikum-SPORT

Körperliche Leistungsfähigkeit verlangt mehr als Laktatergebnisse, Pulswerte und Trainingspläne.
Sportlicher Erfolg und anhaltende Gesundheit basieren auf vier Säulen:





Fußzentrum‑, Hüftgelenk- und Leistenzentrum
Fußschmerzen
Schmerzen der Füße resultieren – abgesehen von Verschleißerscheinungen — aus Fußfehlformen, aus Faszienreizungen, aus muskulären Triggerpunkten und aus Störungen der Mikrodurchblutung mit entzündlichen Reizerscheinungen.
Das „System Fuß“ wird überfordert, wenn die Fußmuskulatur die Anforderungen an die Schwerkraft nicht ausgleichen kann.
Die Ganganalytik nach Frau Prof. Perry – der Begründerin der wissenschaftlichen Lokomotion – ist die Grundlage unserer „Fußstrategie“. Ohne Kenntnis der biomechanischen Besonderheiten der acht Gangphasen, insbesondere der unterschiedlichen Drehmomentwirkungen können weder komplexe Fragen im Leistungssport noch schwierige medizinische Fragestellungen optimal gelöst werden.
Achillessehnenbeschwerden
Akute Achillessehnenbeschwerden bedürfen meistens keiner ärztlichen Therapie. Gezielte Eigenbehandlung mit ausgiebigen Dehnungen der Muskelketten und lokale Umschläge oder Wickel mit Heilerden, Pflanzenextrakten oder reizhemmenden Lotionen führen zu optimalen Ergebnissen.
Chronische Achillessehnenentzündungen mit Gewebeschwellungen und Sehnenfaserrissen können eine intensive therapeutische Herausforderung darstellen. Die isolierte Anwendung von Einzelmethoden wie Osteopathie oder Akupunktur greift in solchen Fällen nicht ausreichend. Dies resultiert aus der Ursachenvielfalt, aus der sich Achillessehnenbeschwerden zusammensetzen. Wesentliche Gründe sind Fußfehlformen und Fehlfunktionen von Muskelketten. In Einzelfällen kann die Problematik durch Kiefergelenkdysfunktionen, Entzündungsherde der Zähne oder eine Fehlokklusion mit Vorkontakt der Schneidezähne bei fehlender Eckzahnführung mitbedingt sein. Ernährungsfehler (z. B. histaminreiche und säurehaltige Ernährung, Proteinüberschuss und der Konsum minderwertiger Kohlehydrate oder unverträglicher Nahrungsmittel) stören das wichtige immunologische Gleichgewicht der Darmflora (Mikrobiom) und sind die Quelle aggressiver Stoffwechselprodukte.
Therapie im Fußzentrum
- Fußfehlformen und vor allem Fußmuskeldefizite werden erfolgreich mit weichen sensomotorischen Einlagen und Physiotherapie (Gangschulung, Spiraldynamik) behandelt.
- Faszienreizungen und Triggerpunktschmerzen lassen sich wirkungsvoll durch kombinierte osteopathische Techniken oder durch hochenergetische Stoßwellen behandeln
- Störungen der Mikrodurchblutung mit neuropathischen Schmerzen können über Laborwerte und über Gefäßuntersuchungen (Doppler-Ultraschall, Duplex-verfahren) oftmals nicht sichtbar gemacht werden. Durch Biofeedback-Diagnostik ( βίος bios „Leben“ und engl. feedback „Rückmeldung“) sind diese Störungen der Mikrozirkulation aber erkennbar. Hautleitwert, Hauttemperatur, Hautwiderstand und Blut-Volumen-Puls werden gleichzeitig über Hautsensoren registriert und bildlich (z.B. Graphik, Bild) oder akustisch (z.B. Musik, Töne) als „feedback“ bewusst erlebt. Über spezielles Biofeedback-Training lernen die Testpersonen, die Durchblutung der Füße zu erhöhen und die elektrischen Hautwerte zu normalisieren.
- Neben der Akupunktur bewährt sich besonders die Chinesische Phytotherapie zur Behandlung entzündlicher Fersensporn- und Knochenhautschmerzen.
- Entzündliche Komponenten sprechen besonders gut auch auf eine klassische Blutegel-Behandlung an.
Sensomotorische Einlagen
Die Form der Füße und besonders die Leistungsfähigkeit der Fußmuskulatur beeinflussen die Haltung von Becken und Wirbelsäule wesentlich. Nach der Lehre der craniosacralen Osteopathie können von Dysfunktionen der Füße Kopfschmerzen, Schwindel, Ohrgeräusche und Kiefergelenkstörungen mitbedingt sein. Gangunsicherheit und erhöhtes Sturzrisiko im Alter sind auch Folge zunehmend schwacher Tastsensoren der Füße, verbunden mit Taubheitsgefühl und pelzigen oder brennenden Missempfindungen.
Sensomotorische Einlagen verbessern die unbewusste Tastleistung der Füße und erhöhen die Gangsicherheit. Zusätzlich können schmerzhafte Missempfindungen reduziert werden. Über die verbesserte Fußstabilität erhöhen sensomotorische Einlagen die Effizienz kieferorthopädischer Behandlungen. Medizinische Daten aus Bewegungslaboren und Erkenntnisse aus Kinesiologie, Osteopathie und Spiraldynamik bieten die beste Grundlage optimaler Stimulation der Fußmuskulatur.


- Beyer, R., M. Kongsgaard, B. Hougs Kjær, T. Øhlenschlæger, M. Kjær, and S. P. Magnusson. 2015. ‚Heavy Slow Resistance Versus Eccentric Training as Treatment for Achilles Tendinopathy: A Randomized Controlled Trial’, Am J Sports Med, 43: 1704-11.
- Rathleff, M. S., C. M. Mølgaard, U. Fredberg, S. Kaalund, K. B. Andersen, T. T. Jensen, S. Aaskov, and J. L. Olesen. 2015. ‚High-load strength training improves outcome in patients with plantar fasciitis: A randomized controlled trial with 12-month follow-up’, Scand J Med Sci Sports, 25: e292-300.
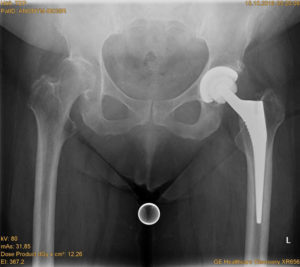
Hüftgelenk- und Leistenzentrum
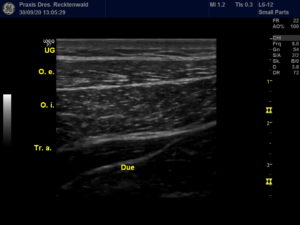
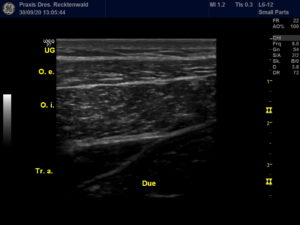
Leistenbeschwerden sind nur in wenigen Fällen durch Hernien („Brüche“) oder echte Hüftgelenkbeschwerden (z.B. Camp-Impingement, Pincer-Impingement, Arthrose oder Hüftdysplasie) bedingt. Leistenbeschwerden allgemein und besonders die „Sportlerleiste“ mit Schambeinastentzündungen („Symphysitis“) werden vorwiegend durch muskuläre Dysbalancen der Bauchmuskulatur oder der Beinmuskelketten bedingt.
Unsere Diagnostik
dynamische Elektromyografie zur Analyse der Adduktoren bzw. der tiefen Bauchmuskulatur
UG: Unterhautgewebe
O. e.: M. obliquus externus (oberer schräger Bauchmuskel)
O. i. : M. obliquus internus (tiefer schräger Bauchmuskel)
Tr. a.: M. transversus abdominis (tiefer querer Bauchmuskel)